Caries dentaires : comprendre, prévenir et traiter efficacement
Une maladie évitable qui touche 9 adultes sur 10
La carie est une destruction progressive de l’émail provoquée par les acides bactériens de la plaque dentaire. Trois mesures la préviennent : brossage fluoré biquotidien, réduction des prises alimentaires sucrées et scellement des sillons chez les plus jeunes. Le traitement dépend du stade — du simple composite pour les lésions débutantes au traitement endodontique pour les atteintes pulpaires.
Selon l’OMS, 2,4 milliards de personnes dans le monde sont touchées. En France, 90 % des adultes ont eu au moins une carie au cours de leur vie.
Le mécanisme de formation
Quatre facteurs interagissent : les bactéries de la plaque (principalement Streptococcus mutans), les sucres alimentaires, la vulnérabilité de l’émail et le temps d’exposition.
Les bactéries cariogènes métabolisent les glucides en acides organiques. Ces acides dissolvent les cristaux d’hydroxyapatite qui composent l’émail. Chaque prise de sucre provoque une chute du pH buccal pendant 20 à 30 minutes. Multipliez les grignotages et l’environnement buccal reste acide en permanence.
La salive neutralise normalement ces acides et reminéralise l’émail. Mais si l’attaque est trop fréquente ou trop intense, la reminéralisation ne compense plus la perte minérale.
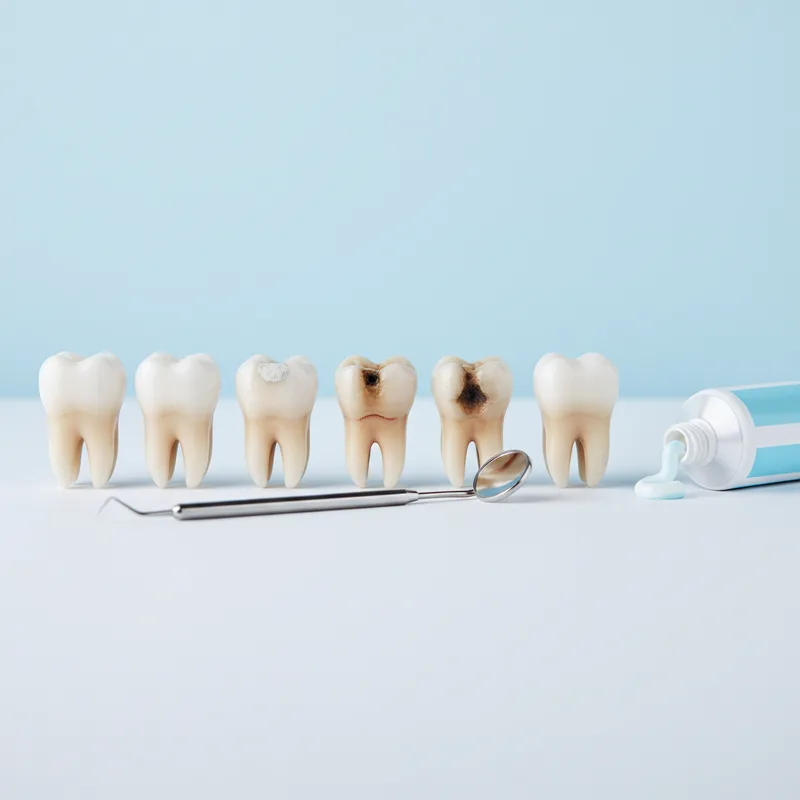
Les quatre stades de la carie
| Stade | Signe clinique | Symptôme | Traitement |
|---|---|---|---|
| 1 — Déminéralisation | Tache blanche sur l’émail | Aucun | Reminéralisation fluorée (réversible) |
| 2 — Cavité émail/dentine | Cavité visible, surface rugueuse | Sensibilité au froid, au sucré | Composite (plombage blanc) |
| 3 — Atteinte pulpaire | Lésion profonde atteignant le nerf | Douleurs spontanées, nocturnes | Dévitalisation (endodontie) |
| 4 — Abcès | Gonflement, fistule gingivale | Douleur intense, fièvre possible | Drainage, antibiotique, extraction possible |
Au stade 1, le processus se reverse grâce au fluor et à la salive. Dès le stade 2, le dommage est irréversible : seul le dentiste restaure la dent. Plus le diagnostic est tardif, plus le traitement est lourd et coûteux.
Les facteurs de risque
L’alimentation : la fréquence prime sur la quantité
Ce n’est pas la quantité de sucre qui compte, mais la fréquence des prises. Un soda siroté pendant deux heures cause plus de dégâts qu’un dessert avalé en fin de repas. La raison : chaque contact sucre-dent relance un cycle acide de 20 à 30 minutes.
Certains aliments protègent activement les dents. Le fromage, consommé en fin de repas, augmente le pH buccal et apporte calcium et phosphore. Les noix et les légumes crus stimulent la salive par leur texture fibreuse.
À l’inverse, les sodas (même sans sucre) contiennent des acides qui érodent l’émail. Les bonbons collants restent piégés dans les sillons pendant des heures.
La sécheresse buccale
La xérostomie (bouche sèche) multiplie le risque carieux. La salive joue un triple rôle : neutralisation des acides, apport minéral et nettoyage mécanique des surfaces. Plusieurs médicaments courants réduisent le débit salivaire : antidépresseurs, antihypertenseurs, antihistaminiques, diurétiques.
Environ 30 % des plus de 65 ans souffrent de sécheresse buccale d’origine médicamenteuse. Boire régulièrement, mâcher un chewing-gum sans sucre et consulter le dentiste pour adapter la prévention réduisent le risque.
Les sillons profonds des molaires
Les molaires possèdent des sillons anfractueux où la plaque se loge hors d’atteinte des poils de brosse. Le scellement préventif de ces sillons chez les enfants et les adolescents réduit le risque de carie de 80 % sur les surfaces traitées. L’acte est remboursé par la Sécurité sociale entre 6 et 14 ans.
Prévention : les quatre piliers
1. Le fluor
Le fluor renforce l’émail en formant de la fluorapatite, plus résistante aux acides que l’hydroxyapatite naturelle. Il agit sur trois fronts : reminéralisation des lésions débutantes, consolidation de l’émail sain et inhibition du métabolisme bactérien.
Un dentifrice dosé à 1 450 ppm couvre les besoins de l’adulte. Les vernis fluorés professionnels, appliqués au cabinet, offrent une protection renforcée pour les patients à haut risque carieux (sécheresse buccale, traitements orthodontiques, antécédents de caries multiples).
2. Le brossage rigoureux
Deux minutes, deux fois par jour, avec la méthode Bass modifiée. Le soir reste le moment le plus critique : la production salivaire chute pendant le sommeil.
Le fil dentaire ou les brossettes interdentaires complètent le brossage en nettoyant les 40 % de surfaces inaccessibles à la brosse. C’est dans ces espaces que naissent la majorité des caries proximales.
3. Une alimentation équilibrée
Trois repas par jour, grignotages limités entre les repas. Si vous consommez un aliment sucré, intégrez-le à la fin du repas plutôt qu’en dehors. Rincez-vous la bouche à l’eau après une prise sucrée si le brossage est impossible dans l’immédiat.
4. Le suivi professionnel
Une visite annuelle minimum chez le chirurgien-dentiste. Le détartrage professionnel élimine le tartre que le brossage domestique ne décroche pas. Le dépistage précoce transforme un traitement lourd (dévitalisation + couronne) en un soin conservateur rapide.
Les traitements modernes
La dentisterie conservatrice a beaucoup évolué ces dix dernières années. L’objectif : préserver un maximum de tissu dentaire sain.
Composite et techniques adhésives
Les résines composites (plombages blancs) ont remplacé les amalgames au mercure. Les techniques adhésives modernes collent la résine directement à la dent, sans cavité de rétention mécanique. Le résultat est esthétique et durable.
Inlays et onlays céramique
Pour les caries étendues, les inlays et onlays en céramique offrent une résistance mécanique supérieure au composite. Fabriqués sur mesure par CFAO (conception et fabrication assistées par ordinateur), ils reproduisent la teinte naturelle de la dent et s’intègrent parfaitement.
Traitement endodontique
Lorsque la carie atteint la pulpe (stade 3), la dévitalisation sauve la dent. Le praticien retire le tissu infecté, désinfecte les canaux radiculaires et les obture hermétiquement. La dent est ensuite reconstituée par une couronne pour lui rendre sa solidité.
Le coût des traitements
Un composite simple coûte entre 27 et 80 euros (base Sécu). Une dévitalisation de molaire dépasse 100 euros. Une couronne céramique : 500 à 800 euros. Le dispositif 100 % Santé couvre les couronnes du panier A sans reste à charge. Pour les actes hors panier, la mutuelle réduit significativement la facture.
L’enjeu spécifique chez les seniors
Après 60 ans, les récessions gingivales exposent les racines dentaires, composées de cément — un tissu plus fragile que l’émail. Les caries radiculaires progressent rapidement et touchent 40 % des plus de 70 ans. Un suivi renforcé et l’application de vernis fluorés protègent ces surfaces vulnérables.
La perte de dents par carie non traitée conduit à des solutions prothétiques — prothèses amovibles ou implants — dont le coût dépasse largement celui d’une prévention rigoureuse.
Détecter une carie soi-même
Passez la langue sur vos molaires. Si vous sentez une rugosité ou une cavité, prenez rendez-vous rapidement. Une sensibilité au froid qui disparaît dès le retrait du stimulus signale une carie de stade 2, encore traitable en une séance de 20 minutes. Attendre transforme un soin simple en dévitalisation, couronne et une facture multipliée par dix.
